ENFERMEDAD CELÍACA Y ENTEROPATÍAS SIMILARES
Enfermedad Celíaca: Patología inflamatoria inmunológica causada por hipersensibilidad al gluten en sujetos genéticamente predispuestos (HLA-DQ2 y/o HLA-DQ8). Prevalencia global 1:100, con dos picos de incidencia (menores de 2 años y entre 20-30 años). También conocida como "esprúe celiaco", "esprúe no tropical" o "esprúe idiopático".
- Localización: Principalmente duodeno y yeyuno (mayor afectación en bulbo duodenal en niños)
- Aspecto:
- Pliegues festoneados
- Patrón en mosaico
- Nodularidad de la mucosa
- Pérdida/aplanamiento de pliegues
- En algunos casos mucosa normal
- Arquitectura:
- Atrofia vellositaria en diferentes grados
- Relación vellosidad/cripta disminuida o invertida (normal 3-5:1 adultos, 2:1 niños)
- Hiperplasia de criptas (>1 mitosis/cripta)
- Cambios epiteliales:
- Epitelio con cambios regenerativos (cuboidal, pérdida orientación nuclear, vacuolas)
- Metaplasia gástrica focal
- Disminución células caliciformes
- Engrosamiento membrana basal
- Infiltrado inflamatorio:
- Intraepitelial: Linfocitosis (>25-30 linfocitos/100 células epiteliales)
- Lámina propia: Células plasmáticas y linfocitos (eosinófilos 3-80/campo)
- CD3: Resalta linfocitos intraepiteliales T
- CD8: Resalta linfocitos intraepiteliales CD8 citotóxicos
Según Catassi y Fasano ("regla 4 de 5"):
- Síntomas típicos
- Anticuerpos anti-transglutaminasa tisular IgA altos
- Genotipo HLA DQ-2 o DQ-8
- Respuesta a dieta sin gluten
- Biopsia duodenal positiva
Recomendación diagnóstica: "Atrofia villositaria con linfocitosis intraepitelial" (incluir enfermedad celíaca como posible etiología)
Marsh-Oberhuber:
- Grado 1: Infiltrativo (LIE >30/100, sin atrofia)
- Grado 2: Infiltrativo-hiperplásico (LIE >30/100 + hiperplasia criptas)
- Grado 3a: Destructivo leve (LIE >30/100 + atrofia leve)
- Grado 3b: Destructivo moderado (LIE >30/100 + atrofia moderada)
- Grado 3c: Destructivo severo (LIE >30/100 + atrofia severa)
Corazza-Villanacci:
- Grado A: No atrófica (LIE >25/100)
- Grado B1: Atrofia parcial (LIE >25/100 + atrofia leve/moderada)
- Grado B2: Atrofia total (LIE >25/100 + atrofia severa)
- Inmunodeficiencia variable común: Depleción células plasmáticas, giardiasis concomitante
- Duodenitis péptica: Metaplasia foveolar marcada, infiltrado neutrofílico
- Sprue tropical: Compromiso ileal extenso
- Sobrecrecimiento bacteriano: Lesiones más leves
- Reacción a Olmesartán: Depósito de colágeno subepitelial, apoptosis en criptas
- Reacción a AINES: Erosión, infiltrado neutrofílico
- Enteropatía autoinmune: Apoptosis en criptas, reducción células caliciformes/Paneth
- Endoscopía: Íleon (aspecto similar a celiaquía)
- Microscopía:
- Cambios arquitecturales solo en casos severos
- Linfocitosis intraepitelial variable (21-40/100)
- Diagnóstico: Cultivo cuantitativo de aspirado yeyunal (>1x10³ cfu/ml)
- Endoscopía: Todo el tracto GI (más prominente en bulbo duodenal)
- Microscopía:
- Hiperplasia de criptas y leve atrofia
- Incremento de eosinófilos en lámina propia
- Posible linfocitosis intraepitelial
- Diagnóstico: Prueba de comida oral
- Endoscopía: Todo el tracto GI (más en duodeno), mucosa festoneada
- Microscopía:
- Atrofia villositaria (no total)
- Banda gruesa de colágeno subepitelial
- Apoptosis en criptas
- Linfocitosis intraepitelial
- Diagnóstico: Correlación clínica + histología
- Endoscopía: Intestino delgado distal (normal o leve aplanamiento)
- Microscopía:
- Leve atrofia villositaria
- Daño epitelial reactivo
- Hipereosinofilia (promedio 26.5/campo)
- Linfocitosis intraepitelial marcada
- Diagnóstico: Histológico + sospecha clínica alta
- Villanacci V, et al. Celiac disease: histology-differential diagnosis-complications. Pathologica. 2020;112(3):186-196.
- Owen DR, Owen DA. Celiac Disease and Other Causes of Duodenitis. Arch Pathol Lab Med. 2018;142(1):35-43.
- Dickson BC, et al. Coeliac disease: an update for pathologists. J Clin Pathol. 2006;59(10):1008-16.
- Green H. The Role of Endoscopy in the Diagnosis of Celiac Disease. Gastroenterol Hepatol. 2014;10(8):522-524.
- Lappinga PJ, et al. Small intestinal bacterial overgrowth. Arch Pathol Lab Med. 2010;134(2):264-70.
- Shah N, et al. Histological findings in infants with Gastrointestinal food allergy. BMC Clin Pathol. 2015;15:12.
- Adike A, et al. Olmesartan-Induced Enteropathy. Methodist Debakey Cardiovasc J. 2016;12(4):230-232.
- Sharma P, et al. Clinical differentiation between celiac disease and tropical sprue. J Gastroenterol Hepatol. 2019;34(1):74-83.
Imágenes
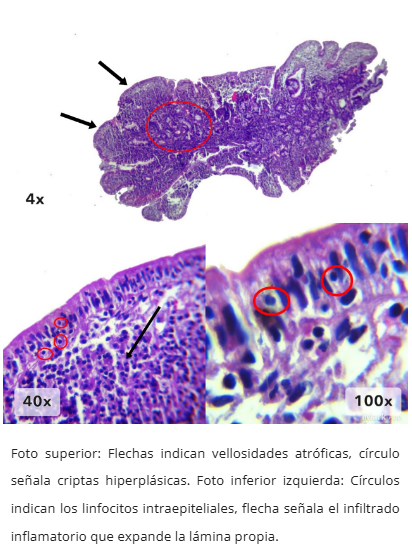
Enfermedad celíaca
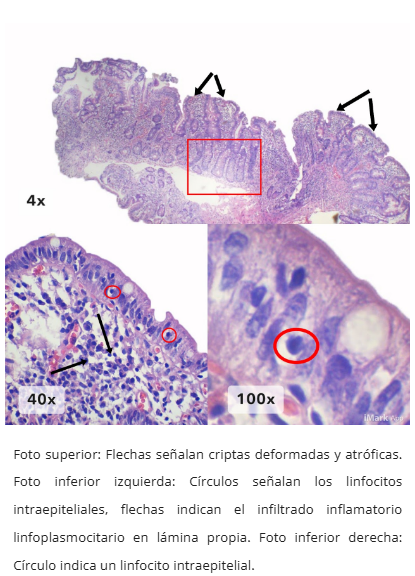
Atrofia vellositaria

Linfocitosis intraepitelial
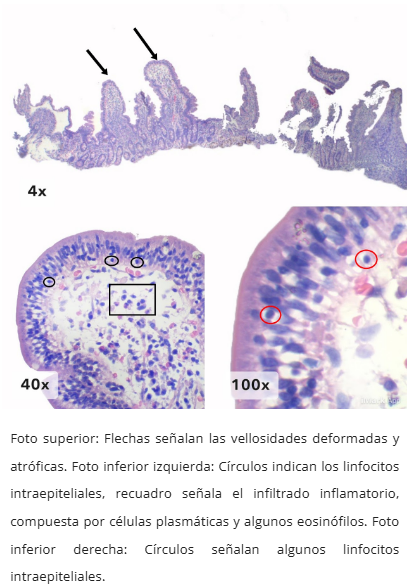
Hiperplasia de criptas
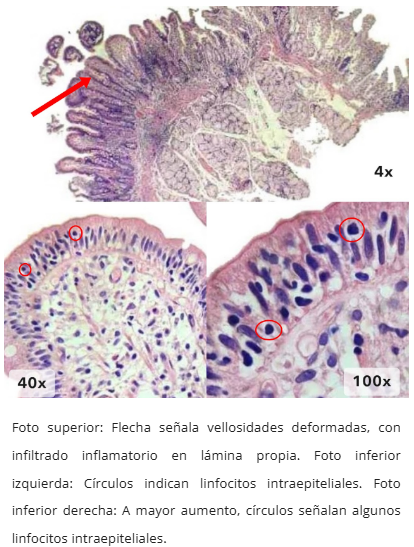
Gradación Marsh
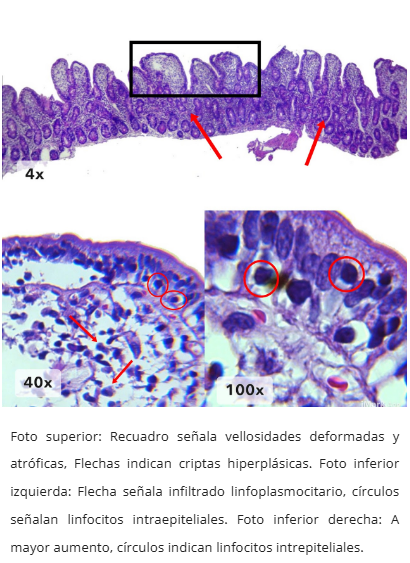
Enteropatía similar
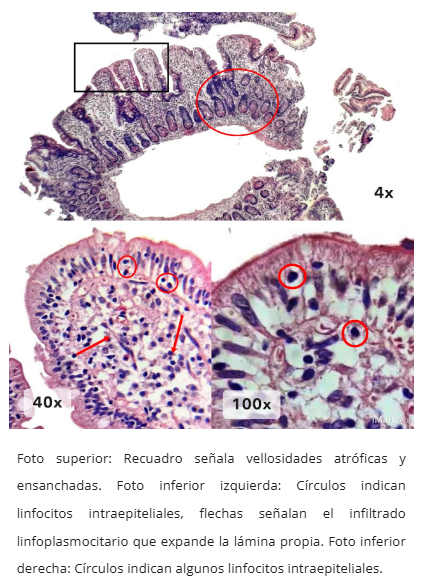
Alergia alimentaria
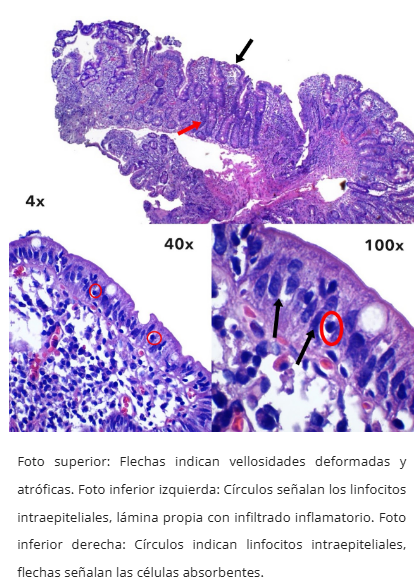
Enteropatía por Olmesartán
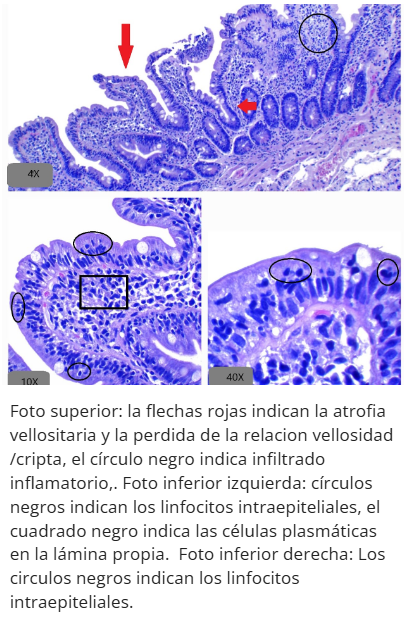
Sprue tropical

